黴漿菌感染會變肺炎嗎?兒科醫師說明症狀、多久好、要不要用抗生素
當孩子咳嗽不停、又不見流鼻水,家長可能會開始懷疑:是不是黴漿菌?這篇文章邀請兒科專科洪毓棋醫師,帶你認識黴漿菌感染症狀、病程與正確照護方式。
黴漿菌感染是什麼?
黴漿菌感染是由肺炎黴漿菌(Mycoplasma pneumoniae)這種非典型細菌造成的。感染後,可能會出現喉嚨痛、咳嗽、發燒等症狀,嚴重時甚至可能引發肺炎。不過黴漿菌引發的肺炎相較其他肺炎,症狀通常較輕,患者仍能正常活動,因此又被稱為「行走的肺炎」(walking pneumonia)。

黴漿菌感染有哪些症狀?大人小孩有差嗎?
黴漿菌感染在大人和小孩身上,大部分的症狀都比較相似:
- 全身倦怠
- 持續咳嗽
- 喉嚨痛
- 有痰
- 發燒
比較特別的是,黴漿菌跟一般感冒病毒很不一樣,感染時通常「不會」出現流鼻水或鼻塞的症狀。若是有流鼻水或鼻塞的症狀出現,通常是因為合併了其他疾病,例如體內也有一般感冒病毒感染。
而5歲以下的幼兒感染黴漿菌有時候不一定會發燒,而是多了喘嗚、嘔吐或腹瀉的症狀;若是症狀較嚴重轉變為肺炎(大約一成),則可能出現嚴重發燒發冷、呼吸困難以及胸痛等症狀;更少數的人則可能會有如腦炎、溶血性貧血、腎功能異常及皮膚疾病等嚴重併發症(大約千分之一)。
黴漿菌會傳染嗎?感染原因有哪些?
黴漿菌感染的原因,主要來自於飛沫傳播。當感染者咳嗽、打噴嚏或講話時,空氣中會釋放出含有病菌的微小飛沫,若周遭的人剛好吸入這些飛沫,就有可能被傳染。黴漿菌潛伏期平均大約1至3週,甚至最長可達4週,在還沒出現明顯症狀前,其實就已經具有傳染力。
黴漿菌潛伏期多久?多久會好?完整病程說明
黴漿菌的症狀進展相對緩慢,病程可能會拉得比較長(大約四週左右),而且潛伏期時就已經具有傳染力。以下整理出黴漿菌感染在沒有藥物介入下的病程變化,幫助家長更清楚了解孩子的身體狀況:
潛伏期(約1~3週):沒有症狀但已經有傳染力
這段時間內,孩子看起來可能完全沒有症狀,但喉嚨或呼吸道裡已經有病菌,具備傳染力。這也是為什麼班上突然很多人一起咳嗽時,很可能早在症狀出現前就已經在悄悄傳播了。
發病後第1週:開始出現初期症狀
孩子可能開始覺得喉嚨痛、頭痛疲倦,在這個階段症狀與普通感冒類似。
發病後第2週:咳嗽變劇烈,出現微燒
這一週咳嗽會變得明顯、喉嚨痛的症狀持續以及開始微燒到38度左右。少數孩子可能出現胸悶、輕微呼吸不順的情形。
發病後第3週:發燒逐漸緩解,但咳嗽還在
大多數孩子會在這週體溫恢復正常,但咳嗽仍會持續,甚至可能越咳越頻繁,這時仍需要持續追蹤、必要時回診。
發病後第4週:症狀慢慢消退,但可能有殘留咳嗽
多數孩子會在這週明顯好轉,但可能仍會偶爾咳嗽,需要再觀察數週才會完全恢復。
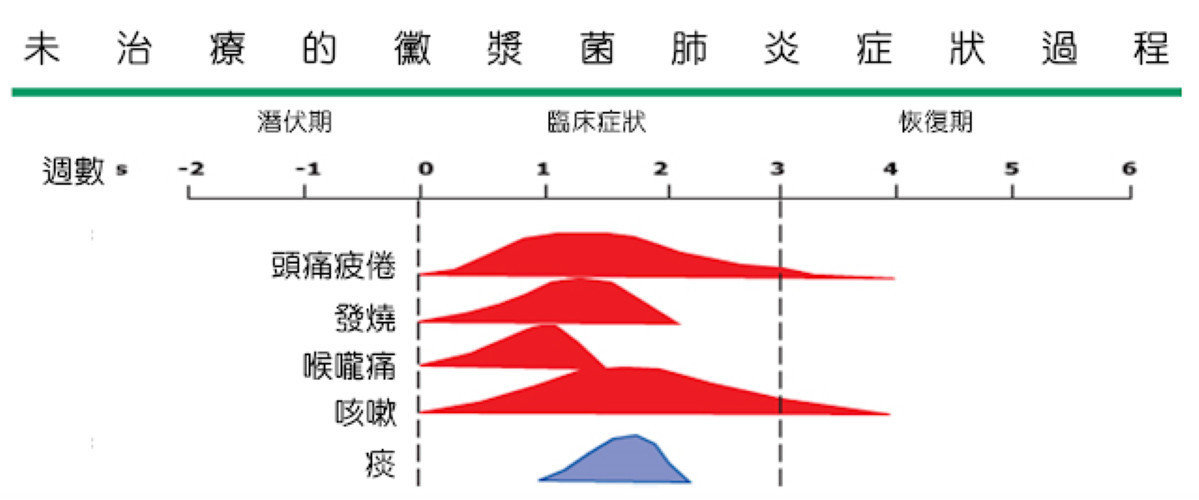
(黴漿菌肺炎的自然病史,修改來源: UpToDate)
黴漿菌有後遺症嗎?
黴漿菌感染雖然大多是輕症,但確實有少部分人康復後,會出現一些後遺症。尤其是氣管較敏感的小朋友,感染後可能會出現長時間咳嗽的狀況,有的孩子甚至咳好幾週都還沒完全停下來。這種咳嗽多半是因為氣道在發炎過後還沒完全恢復,也就是俗稱的「咳嗽型氣喘」或「咳嗽後支氣管過敏」。另外,也有少數孩子在感染後出現疲倦、胸悶、呼吸變得比較淺的情況,這些症狀有時候會讓家長以為是感冒沒好,反覆就醫但找不到其他病因。因此,若孩子在康復後仍咳嗽持續超過4週,建議回診進一步檢查是否合併氣喘或其他過敏性疾病。
黴漿菌如何診斷?有快篩嗎?
目前臨床上診斷黴漿菌感染,多半還是以症狀判斷為主。由於抽血或X光檢查第一線診斷上的幫助仍然有限,洪毓棋醫師指出,大部分第一線的醫師,尤其是診所醫師,會根據孩子的臨床表現來做初步判斷這稱為「經驗性治療」,也就是憑藉醫師的臨床經驗而非做檢驗來判斷。若「咳嗽一兩週且有痰、體溫持續在38到39度之間、沒有明顯的流鼻水或鼻塞症狀」,比較有可能是黴漿菌感染。
需要注意的是,黴漿菌的抽血檢驗需要間隔一個月抽兩次血,在實務上如沒有必要,通常不會讓孩子挨兩次針;快篩試劑則因黴漿菌的特性準確率較低,而有些特定抗體檢驗雖然較準確,但尚未普遍使用,或需要額外自費。至於胸部X光,通常要病情發展到比較嚴重的肺炎時,才會有比較典型的影像變化讓醫師判斷像不像黴漿菌感染。因此,在目前工具有限的情況下,仍需仰賴臨床經驗作為主要依據。
迷思破解!黴漿菌其實沒那麼常見?

久咳是孩子常見的症狀,然而會造成久咳的原因很多(例如:反覆的感冒,鼻過敏或是氣喘。)而黴漿菌在台灣的感染比起其他常見流行病(例如腸病毒、一般感冒)並不高,通常3至7年會有一波流行,因此若遇到久咳的症狀,也需要考慮黴漿菌以外的可能。
黴漿菌怎麼治療?會自己好嗎?
黴漿菌感染的治療方式,會因病情嚴重程度而有所不同。對於症狀輕微的患者,通常可以透過充分休息和補充水分來自行痊癒,並不是每個輕症患者都需要使用到抗生素。然而,若感染進一步發展為肺炎,則需考慮使用抗生素進行治療。由於黴漿菌不像一般感冒是病毒感染,也不像典型細菌有細胞壁,因此治療上會比較特殊,無法靠傳統的青黴素類抗生素來治療,而是需要使用「巨環內酯類抗生素」(如紅黴素、阿奇黴素,常見藥品名稱為日舒)治療。
迷思破解!黴漿菌感染一定要吃抗生素嗎?

近年來治療黴漿菌的抗生素抗藥性在台灣逐漸提高到 6 - 8 成,若抗藥性再繼續上升,將導致真正需要治療的時候,適合的抗生素可能變得越來越少。黴漿菌的抗藥性問題,其實和抗生素的濫用密切相關。也就是說,當多數輕症患者都選擇使用抗生素,或是在診斷尚未明確的情況下就預防性地開立抗生素,反而會讓病菌有機會「訓練出抗藥性」,長期下來造成整體社區抗藥性的攀升。因此,較理想的治療方法應為輕症患者採用症狀治療、症狀嚴重或肺炎患者再使用抗生素治療。
得黴漿菌不能吃什麼?黴漿菌照護3要點
得黴漿菌雖然並沒有絕對禁止的食物,但有些食材會刺激呼吸道、增加痰液分泌或延長咳嗽時間,因此在病中與康復期特別需要注意。
首先,建議暫時避免油炸、辛辣、冰冷的食物,這些容易刺激喉嚨或造成氣道不適。像是炸雞、薯條、汽水、冰品,都可能讓孩子咳得更嚴重。其次,太甜或含糖量高的點心也會影響免疫力,不建議攝取過多。建議這段時間多補充溫熱、清淡、好消化的食物,如粥、湯品、水煮蔬菜等,也可以攝取富含維生素C與D、鋅的天然食材,幫助身體抗發炎與修復。
在照護方面,有三個重點家長特別需要留意:一是「充分休息」,黴漿菌的病程較長,免疫系統需要時間慢慢清除病菌,睡眠與休息是最好的修復方法;二是「保持室內空氣清新」,避免二手菸、過敏原等刺激物加重咳嗽;三是「適度補充水分與營養」,多喝水不但能幫助化痰,也有助於調節體溫與代謝廢物。
黴漿菌感染怎麼預防?
雖然目前尚未有黴漿菌疫苗可供施打,但只要掌握幾個日常生活中的重點預防措施,就能大幅降低感染風險:
- 勤洗手:特別是在吃東西前、上完廁所後,或是從外面回家時,務必要用肥皂加清水搓洗至少20秒,才能真正洗掉手上的病菌。
- 有症狀時戴口罩,避免飛沫傳染:不管是自己咳嗽還是周遭有人咳嗽,戴上口罩能有效降低黴漿菌透過飛沫傳播的機會。
- 保持室內空氣流通:即使是冷氣房,也要每天定時開窗幾次,讓空氣流通,才能稀釋空氣中可能存在的病原體。
- 與疑似感染者保持距離:如果家中或學校有確診黴漿菌的個案,建議盡量減少孩子與對方的密切接觸,尤其是共餐、共用物品等行為。
- 教孩子正確咳嗽禮節:打噴嚏或咳嗽時,用手肘遮住口鼻,避免病菌隨著飛沫四處散播,也要提醒孩子用過的衛生紙記得馬上丟掉並洗手。
洪毓棋醫師小叮嚀
不要只憑經驗判斷黴漿菌,使用檢驗方式做確認才能做精確治療